Er zijn geen resultaten gevonden voor jouw zoekopdracht.
Inhoud
U bent succesvol uitgelogd.
Not registered yet?
Er zijn geen resultaten gevonden voor jouw zoekopdracht.
Inhoud
Er zijn geen producten die aan jouw zoekopdracht voldoen.
Producten
Medicatiefouten
Een medicatiefout is elke vermijdbare gebeurtenis die ongepast medicatiegebruik of letsel bij de patiënt kan veroorzaken, terwijl de medicatie onder de controle is van de professionele zorgverlener. Medicatiefouten kunnen veroorzaakt worden tijdens verschillende procedures en systemen, waaronder voorschrijven, ordercommunicatie, productetikettering, bereiding, dosering, distributie, toediening en gebruik.[1]
Parenterale medicatiefouten zijn een ernstig veiligheidsprobleem op de Intensive Care en worden erkend als een probleem in de gezondheidszorg met een hoge prioriteit wereldwijd, verschillende IC-instellingen en gezondheidszorgsystemen.[3,4,5] Fouten worden in verband gebracht met extra morbiditeit en mortaliteit bij patiënten die al ernstig ziek zijn.[6,7]
Het merendeel van de medicatiefouten doet zich niet voor in noodsituaties, maar ook tijdens het uitvoeren van routinematige klinische taken.[5] De oorzaak van deze fouten kan in elk stadium van het proces liggen, van het eerste recept van een geneesmiddel tot de toediening ervan.[8] Dit is een complex proces [9,12] en kan leiden tot een breed scala aan verschillende fouten.[10,11,12,13,14,15]
| Verkeerde dosering | Verkeerde patiënt | Verkeerd geneesmiddel | Onjuiste route | Foutieve tijd | Verkeerd debiet | Weggelaten dosis | Ongewenste voorvallen | Infecties | |
| Verkeerde transcriptie | x | x | x | x | x | x | x | ||
| Verkeerde etikettering | x | x | x | x | x | x | x | ||
| Verkeerde berekening | x | x | x | x | |||||
| Moeilijke bereidingstechnologieën | x | ||||||||
| Onvolledige containerlevering | x | ||||||||
| Adsorptie (container/IV-sets) | x | ||||||||
| Onjuiste toedieningssnelheid | x | x | |||||||
| Onvoldoende menging | x | ||||||||
| Onverenigbaar | x | ||||||||
| Gebruik van ongeschikte verdunners | x | x | |||||||
| Verontreiniging van oplossingen | x | x | x | ||||||
| Onjuiste opslag | x | x | |||||||
| Onjuiste/vervallen/ vervaldatum | x | x |
Een van de redenen waarom bijwerkingen zo vaak voorkomen, is dat artsen menselijk zijn en dus vatbaar zijn voor fouten. De studie van Wilson et al. constateerde dat menselijke fouten een belangrijke factor waren. De meerderheid (81%) van de bijwerkingen in hun onderzoek werd in verband gebracht met een of meer menselijke factoren, zoals gebrek aan kennis, zorg of aandacht.[16] Van de gebeurtenissen die als zeer vermijdbaar werden beschouwd, werd minder dan 1% niet in verband gebracht met menselijke fouten.[13]
De belangrijkste oorzaken die de incidentie van medicatiefouten verhogen[3]
Sinds het begin van de jaren 70 zijn er steeds meer onderzoeken naar de hoeveelheid parenterale medicatiefouten gepubliceerd.[5] Het National Patient Safety Agency in het Verenigd Koninkrijk heeft cijfers samengesteld die het soort medicatiefoutincidenten aantonen dat zich daadwerkelijk voordoet. Meer dan 14.000 incidentrapporten over injecteerbare geneesmiddelen werden geëvalueerd.[18] Er werd vastgesteld dat in meer dan 4.107 gevallen (28,9% van het totaal) de meest voorkomende medicatiefout een verkeerde dosis, sterkte of frequentie van het voorgeschreven geneesmiddel was.
Fouten en onregelmatigheden bij de bereiding van geneesmiddelen kunnen verschillende gevolgen hebben, variërend van onschadelijk tot ernstig en dodelijk. De ernst hangt af van het gebruikte geneesmiddel en de specifieke factoren van elk individueel geval.
De financiële kosten van ongewenste voorvallen, in termen van extra behandeling en extra dagen in ziekenhuizen, zijn aanzienlijk. Studies suggereren dat de behandelingskosten hoger waren bij patiënten met medicatiefouten dan patiënten zonder medicatiefouten. De behandelingskosten die toe te schrijven zijn aan medicatiefouten bedragen $ 8.439 tot $ 8.898 per geval.[20]
Onderzoek in Australië toonde aan dat de totale kosten van bijwerkingen 15,7% van de totale uitgaven voor directe ziekenhuiskosten vertegenwoordigen.[21]
Andere significante schade in verband met ongewenste voorvallen zijn de menselijke: de schade die de patiënt lijdt. Patiënten met een bijwerking hebben 4-7 keer meer kans om te overlijden dan patiënten zonder bijwerking.[22]
Vincent et al. constateerde dat 19% van de ongewenste voorvallen leidt tot een matige fysieke beperking, 6% tot een permanente vermindering en 8% tot overlijden.[22]
Om medicatiefouten te voorkomen en een veilige behandeling van de patiënt te garanderen, is het belangrijk om product- en organisatorische maatregelen te combineren.
Hoe meer opeenvolgende veiligheidscontroles worden toegevoegd, hoe veiliger het hele systeem wordt. Enkele concrete preventieve strategieën die in de klinische routine moeten worden toegepast, worden in de onderstaande afbeelding beschreven.
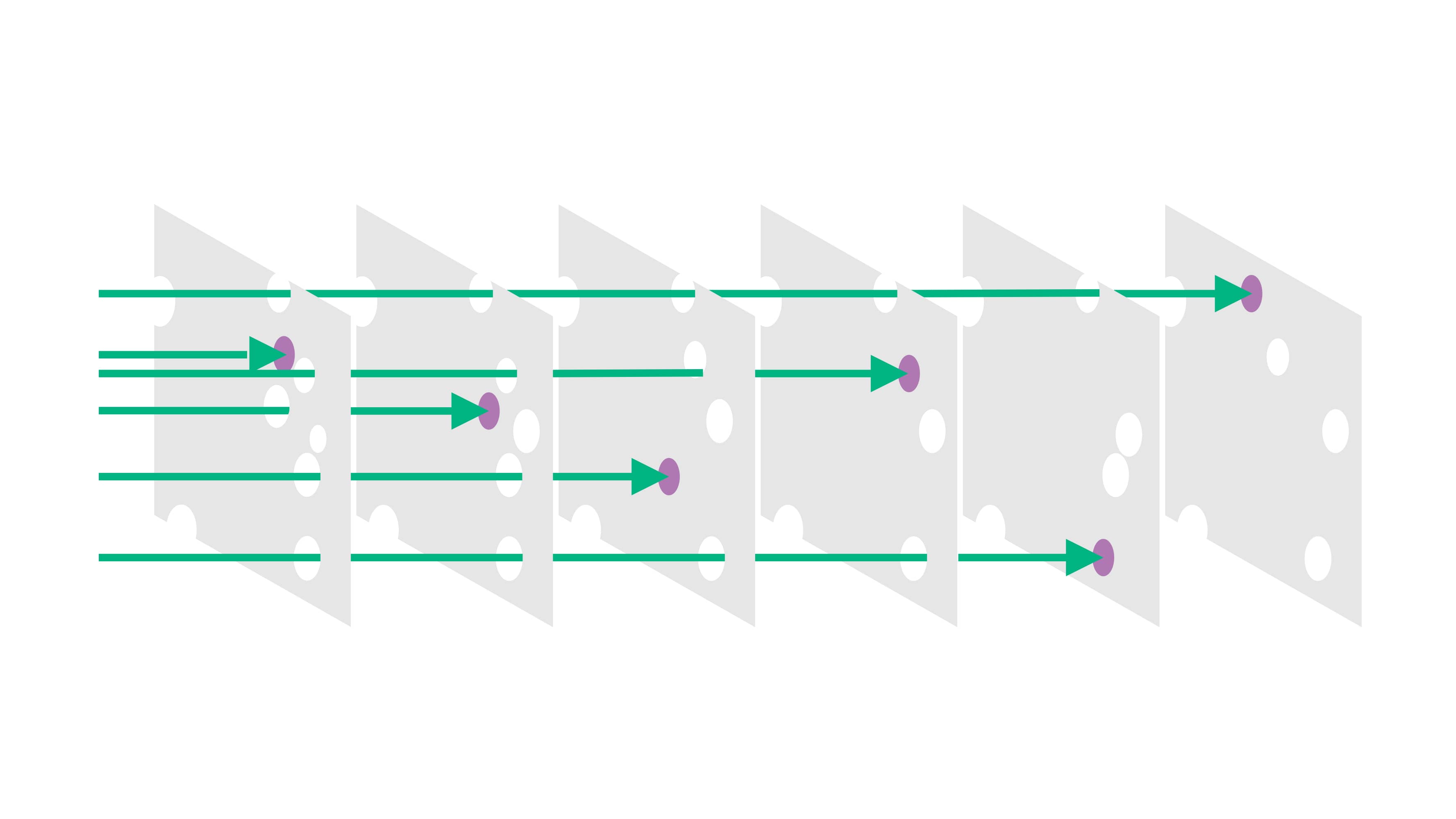
Standaardconcentraties bereid door de apotheek of leverancier [24,25,26,27]
/
Label/kleurcodering [28,29] en een barcode/datamatrix om bereidingsgegevens te verwerken en de connectie naar de patiënt te sluiten[30]
/
Infuuspompen met intuïtieve bediening en geïntegreerde geneesmiddelendatabase [36,31,32] extra, compatibiliteitsdatabases[33]
/
Uitgebreide opleiding en training van alle betrokken medewerkers [29,30,36,34,35] en klinische apothekers op afdelingen. [36,37]
/
Verschillende opslagplaatsen voor belangrijke geneesmiddelen (bv. geconcentreerd kaliumchloride)[38] en de invoering van afzonderlijke bereidingsruimtes voor geneesmiddelen op afdeling[39]
/
Incidentenrapportagesysteem[3,6,42,40]
Bovendien moet het de bedoeling zijn van elke werknemer in de gezondheidssector om de 9 'Rechten' te garanderen.[41, 42]
/
| 9 rechten op effectieve preventie van medicatiefouten | ||
| Juiste patiënt | Juiste tijd | Juiste actie |
| Juiste medicijn | Juiste dosering | Rechts (Right) |
| Juiste route | Juiste documentatie | Juiste antwoord |
Ongeveer 14% van de medicatiefouten wordt veroorzaakt door verkeerde toedieningsroutes, waarbij de Luer-connector een belangrijke oorzaak is. Onderzoek toont aan dat patiënten met meerdere toegangssystemen een groter risico lopen op een verkeerde aansluiting. Met NRFit® verbind je alleen wat bij elkaar hoort. Voor meer veiligheid bij regionale anesthesie.
Verbinden wat bij elkaar hoort met NRFit®
Referenties
1. National Coordinating Council for Medication Error Reporting and Prevention. About Medication Errors. Available from: https://www.nccmerp.org/about-medication-errors (accessed 20 Dec, 2022)
2. Nanji KC, Patel A, Shaikh S, Seger DL, Bates DW. Evaluation of Perioperative Medication Errors and Adverse Drug Events. Anesthesiology. 2016 Jan;124(1):25-34.
3. Döring M, Brenner B, Handgretinger R, Hofbeck M, Kerst G. (2014) Inadvertent intravenous administration of maternal breast milk in a six-week-old infant: a case report and review oft he literature. BMC Res Notes; 7:17
4. Manias E, Kinney S, Cranswick N, Williams A, Borrott N. (2014) Interventions to reduce medication errors in pediatric intensive care. Ann Pharmacother; 48(10): 1313-31
5. Valentin A, Capuzzo M, Guidet B, Moreno RP, Dolanski L, Bauer P, Metnitz PG; Research Group on Quality Improvement of European Society of Intensive Care Medicine; Sentinel Events Evaluation Study Investigators. (2006) Patient safety in intensive care: results from the multinational Sentinel Events Evaluation (SEE) study. Intensive Care Med; 32(10): 1591-8
6. JCAHO. (2014) Tubing misconnections - a persistent and potentially deadly occurrence. Joint Commission on Accreditation of Healthcare Organizations, USA. Sentinel Event Alert; 53: 1-3.
7. Simmons D, Symes L, Graves K. (2011) Tubing misconnections: normalization of deviance. Nutrition in Clinical Practice; 26(3): 286-293.
8. McDowell S, Mt-Isa S, Ashby D (2010) Where errors occur in the preparation and administration of intravenous medicines: a systematic review and Bayesian analysis. Qual Saf Health Care; 19(4): 341-5
9. Fraind DB, Slagle JM, Tubbesing VA, Hughes SA, Weinger MB (2002) Reengineering intravenous drug and fluid administration processes in the operating room: step one: task analysis of existing processes. Anesthesiology; 97(1): 139-47.
10. Fahimi F, Ariapanah P, Faizi M, Shafaghi B, Namdar R, Ardakani MT (2008) Errors in preparation and administration of intravenous medications in the intensive care unit of a teaching hospital: an observational study. Aust Crit Care; 21(2): 110-6.
11. Ferner RE, Langford NJ, Anton C, Hutchings A, Bateman DN, Routledge PA (2001) Random and systematic medication errors in routine clinical practice: a multicentre study of infusions, using acetylcysteine as an example. Br J Clin Pharmacol; 52(5): 573-7.
12. Garnerin P, Pellet-Meier B, Chopard P, Perneger T, Bonnabry P (2007) Measuring human-error probabilities in drug preparation: a pilot simulation study. Eur J Clin Pharmacol; 63(8): 769-76
13. Parshuram CS, To T, Seto W, Trope A, Koren G, Laupacis A (2008) Systematic evaluation of errors occurring during the preparation of intravenous medication. CMAJ; 178(1): 42-8.
14. Cousins DH, Sabatier B, Begue D, Schmitt C, Hoppe-Tichy T (2005) Medication errors in intravenous drug preparation and administration: a multicentre audit in the UK, Germany and France. Qual Saf Health Care; 14(3): 190-5.
15. Cohen H, Robins ES, Mandrack M (2003) Getting to the root of medication errors: Survey results. Nursing; 33(9): 36-45.
16. Wilson RMcL, Harrison BT, Gibberd RW, Hamilton JD (1999) An analysis of the causes of adverse events from the Quality in Australian Health Care Study. Med J Aust; 170(9): 411-5.
17. Johnson M, Sanchez P, Langdon R, Manias E, Levett-Jones T, Weidemann G, Aguilar V, Everett B. The impact of interruptions on medication errors in hospitals: an observational study of nurses. J Nurs Manag. 2017 Oct;25(7):498-507.
18. National Patient Safety Agency (2007)
19. Elliott RA, Camacho E, Jankovic D, Sculpher MJ, Faria R. Economic analysis of the prevalence and clinical and economic burden of medication error in England. BMJ Qual Saf. 2021 Feb;30(2):96-105.
20. Choi I, Lee SM, Flynn L, Kim CM, Lee S, Kim NK, Suh DC. Incidence and treatment costs attributable to medication errors in hospitalized patients. Res Social Adm Pharm. 2016 May-Jun;12(3):428-37.
21. Ehsani J, Jackson T, Duckett S (2006) The incidence and cost of adverse events in Victorian hospitals 2003-2004. Med J Aust 184(11): 551-55 www.ncbi.nlm.nih.gov/pubmed/16768660
22. Vincent C, Taylor-Adams S, Chapman EJ et al. (2000) How to investigate and analyse clinical incidents: clinical risk unit and association of litigation and risk management protocol. BMJ; 320(7237): 777-81.
23. Walsh EK, Hansen CR, Sahm LJ, Kearney PM, Doherty E, Bradley CP. Economic impact of medication error: a systematic review. Pharmacoepidemiol Drug Saf. 2017 May;26(5):481-497.
24. Parshuram CS, To T, Seto W, Trope A, Koren G, Laupacis A (2008) Systematic evaluation of errors occurring during the preparation of intravenous medication. CMAJ; 178(1): 42-8.
25. Cousins DH, Sabatier B, Begue D, Schmitt C, Hoppe-Tichy T (2005) Medication errors in intravenous drug preparation and administration: a multicentre audit in the UK, Germany and France. Qual Saf Health Care; 14(3): 190-5.
26. Taxis K, Barber N,(2003) Etnographic study of incidence and serverity of intravenoius drug errors.BMJ 326:684
27. Dehmel C, Braune S, Keymann G, Baehr M, Langebrake C, Hilgarth H, Nierhaus A, Dartsch D, Kluge S (2011) Do centrallly pre-pared solutions achieve more reliable drug concentrations than solutions prepared on the ward? Intensive Care Med 2010-00231. R3 in press
28. Tissot E. Cornette C, Limat S, Maourand J, Becker M, Etievent J et al. (2003) Observational study of potential risk factors of medication administration errors. J Qual Improve 25(6):264-68
29. Vogel Kahmann I, Bürki R et al. (2003) Incompatibility reactions in the intensive care unit. Five years after implementation of a simple "color code system". Anasthesist 52(5):409-12
30. Valentin A, Capuzzo M, Guidet B, Moreno R, Metnitz B, Bauer P et al. (2009). Errors in adminstration of parental drugs in intensive care units: multinational prospective study. BMJ 338:b814. doi:10.1136/bmj.b814
31. Taxis K (2005) Who is responsible for the safety of infusion devices? It's high time for action! QSHC 14(2):76
32. Rothschild JM, Keohane CA, Thompson S, Bates DW (2003) Intelligent Intravenous Infusion Pumps to improve Medication Administration Safety. AMIA Symposium Proceedings, p.992
33. Trissel LA (2011). Handbook on Injectable Drugs. 16th ed. Bethesda: American Society of Pharmacist.
34.Brigss J (2005) Strategies to reduce medication errors with reference to older adults. Best practice 9(4):1-6
35. Irajpour A, Farzi S, Saghaei M, Ravaghi H. Effect of interprofessional education of medication safety program on the medication error of physicians and nurses in the intensive care units. J Educ Health Promot. 2019 Oct 24;8:196.
36. Langebrake C, Hilgarth H (2010) Clinical pharmacists' interventions in a German University Hospital. Pharm World Svi 32(2):194-99
37. Kane-Gill SL, Jacobi J, Rothschild JM (2010) Adverse drug events in intensive care units: Risk factors, impact and the role of team care. Crit Care Med 38(6): 83-89
38. Etchells E, Juurllink D, Levinson W (2008) Medication Errors: the human factor. CMAJ 178(1):63
39. Huckels-Baumgart S, Baumgart A, Buschmann U, Schüpfer G, Manser T. Separate Medication Preparation Rooms Reduce Interruptions and Medication Errors in the Hospital Setting: A Prospective Observational Study. J Patient Saf. 2021 Apr 1;17(3):e161-e168.
40. Jones JH, Treiber L (2010) When 5 rights Go Wrong. J Nurs Care Qual 25:240-247
41. Elliott M, Liu Y. (2010) The nine rights of medication administration: an overview. Br J NursMar 11-24;19(5):300-5.
42. Smeulers M, Verweij L, Maaskant JM, de Boer M, Krediet CT, Nieveen van Dijkum EJ, Vermeulen H. (2015) Quality indicators for safe medication preparation and administration: a systematic review. PLoS One. 2015 Apr 17;10(4):e0122695. doi: 10.1371